Caso clínico 2
Mujer de 74 años, ex fumadora, obesa, dislipémica, hipertensa, con historia de 4 meses de evolución con angor típico CF II. Hace 3 meses presenta episodio sincopal y SNV junto al angor, que se resuelve en pocos minutos, sin que la paciente llegue a consultar. En control en policlínica, el médico tratante le realiza ECG basal que muestra probable secuela septoapical y el ecocardiograma revela cardiopatía hipertensiva de grado leve, con alteraciones sectoriales de motilidad (hipocontractilidad septoapical, anterior e inferior) con moderada disminución de la función sistólica global.
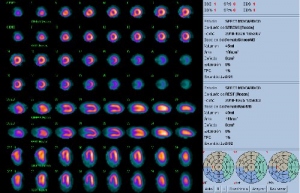
Con este resultado, el cardiólogo solicita SPM sensibilizado con dipiridamol, realizado con protocolo de 2 días. El test de provocación farmacológica con dipiridamol fue anormal por infradesnivel del ST de 1 mm de V1 a V4, con comportamiento presor normal. El SPM muestra un defecto parcialmente reversible ánteroseptal y apical interpretado como infarto de miocardio con significativa isquemia periinfarto. La evaluación de la función ventricular mostró hipoquinesia anteroseptal con aquinesia septoapical y función ventricular global levemente descendida (figs. 6 y 7).
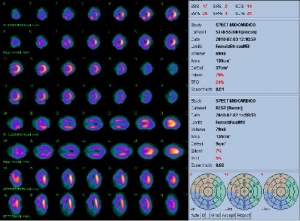
Se realiza CACG que evidencia lesión de 98% en tercio medio de ADA, la que se revasculariza con colocación de stent (figs. 8 y 9). La arteria coronaria derecha (CD) y la circunfleja (Cx) no presentan lesiones significativas.

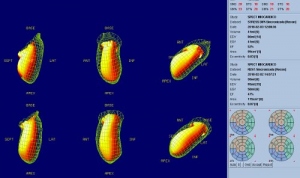
A los 8 meses de la revascularización la paciente consulta por dolores precordiales atípicos y palpitaciones rápidas. El cardiólogo solicita nuevo SPM que se realiza con estrés farmacológico (dipiridamol). La prueba de estrés no mostró elementos clínicos ni electrocardiográficos sugestivos de isquemia residual. Las imágenes del SPM muestran perfusión normal con reversibilidad completa de las alteraciones vistas en el estudio previo, tanto de perfusión como de motilidad (figs. 9 y 10).