Utilidad del PET-RNM cerebral en la reestadificación de un cáncer de sigmoides con metástasis cerebrales
Fernando Ortega de los Mártires1, María Vicenta Fliquete Peris1, María Luisa Chust Vicente2, José Luis Mengual3, Leoncio Alfonso Arribas Alpuente2, Ana Marhuenda Fluixá4.1 - Unidad PET – Servicio de Medicina Nuclear. Instituto Valenciano de Oncología (IVO). Valencia, España..2 - Servicio de Oncología Radioterápica. Instituto Valenciano de Oncología (IVO). Valencia, España..3 - Servicio de Oncología Radioterápica. Instituto Valenciano de Oncología (IVO). Valencia, España..4 - Servicio de Radiología. Instituto Valenciano de Oncología (IVO). Valencia, España..
Resumen
Presentamos el caso de un varón de 47 años con diagnóstico de un carcinoma de sigmoides que evoluciona inicialmente con metástasis pulmonares y posteriormente con una metástasis cerebral única que se extirpa quirúrgicamente. Durante el seguimiento se detecta por PET-RNM cerebral hasta 4 recidivas tumorales que se tratan con radiocirugía y/o tratamiento radioterápico estereotáxico fraccionado. Los estudios PET-RNM cerebral fueron útiles y decisivos para la detección de metástasis cerebrales y para determinar el tratamiento a seguir. La re-irradiación cerebral es útil para mejorar los síntomas y la supervivencia, pero también puede tener efectos tóxicos por lo que su indicación debe ser prudente y aplicada en pacientes seleccionados.
Palabras clave: Metástasis cerebrales, Carcinoma sigmoideo, Radiocirugía, Radioterapia estereotaxica fraccionada, PET-RNM cerebral.
Utility of Brain PET-MRI in the restaging of a colorectal cancer with brain metastases.
Abstract
We report a case of a 47 year-old male diagnosed with carcinoma of sigmoid who presented initially with lung metastases and later with a single brain metastasis which was surgically removed. During follow up, brain tumor recurrence was detected by FDG PET-MRI scan up to 4 times using radiosurgery and /or stereotactic radiotherapy for salvage. The FDG PET-MRI study was useful and crucial for the detection of brain metastases and to guide treatment. Brain re-irradiation is useful to improve symptoms and survival, but may also have toxic affects so its indication must be cautious and applied in selected patients.
Key words: Brain metastases, Sigmoid carcinoma, Radiosurgery, Stereotactic radiotherapy, Brain PET-MRI.
Introducción
El adenocarcinoma de colon (ADC) es una causa importante de morbi-mortalidad a nivel mundial. La presencia de lesiones cerebrales metastáticas del cáncer colorrectal es poco frecuente, siendo su incidencia del 1.9 al 3.5% de todos los tumores cerebrales metastásicos(1). El pronóstico del ADC está en estrecha relación con su capacidad de diseminación por vía linfática y hematógena, siendo las metástasis más frecuentes en ganglios linfáticos, hígado, pulmón y glándulas suprarrenales, y poco frecuentes en el cerebro. La diseminación se produce en un 10¬-15% de casos, independiente de la resección completa del tumor primario y está directamente relacionada con el grado de infiltración de la pared intestinal del tumor.
La presencia de metástasis cerebrales de tumores de colon está descrita con una frecuencia que oscila entre 0.5 y 1.0% de pacientes con esta enfermedad. Sin embargo, es raro que se encuentre de forma aislada dado que generalmente son consecuencia de una diseminación a partir de micrometástasis pulmonares no descubiertas y asintomáticas(2). El tratamiento de las metástasis cerebrales del cáncer de colon es mediante cirugía seguida de radioterapia; aunque su presencia ensombrece el pronóstico; sin embargo, su resección mejora la calidad de vida y la supervivencia, siendo ésta de unos 14 meses en promedio(3). Es aceptado como técnica de elección el uso de la RNM para el diagnóstico y valoración de la respuesta al tratamiento de las metástasis cerebrales. Presentamos un caso clínico de diagnóstico de metástasis cerebral por PET-FDG y RNM y la valoración de respuesta al tratamiento instituido. La respuesta a la radiocirugía, en este caso la viabilidad tumoral persistente, fue valorada correctamente por PET-FDG; por ello creemos que es necesaria la utilización conjunta del PET y la RNM como métodos óptimos y complementarios para estimar con mayor exactitud el grado de respuesta(4). Nuestro caso clínico es de un paciente portador de adenocarcinoma sigmoideo tratado, al que se le diagnostica metástasis pulmonares a los 6 años y una metástasis cerebral única a los 8 años después del diagnóstico. El paciente sufre posteriormente hasta 3 recidivas tumorales cerebrales y fallece a los 14 años desde el diagnóstico inicial de su enfermedad.
Historia clínica
Se trata de un hombre de 47 años que tras clínica de síndrome obstructivo intestinal se le diagnostica un tumor sigmoideo (pT4, N1, M0) tratado mediante sigmoidectomía + anastomosis colo-rectal + apendicetomía y seguido de quimioterapia tipo 5FL+LV x 6 ciclos. Se diagnostican dos metástasis pulmonares, una en lóbulo inferior izquierdo y otra en lóbulo medio derecho que se tratan mediante segmentectomía izquierda y derecha previa quimioterapia (Oxiplatino + Capecitabina x 3 ciclos) con buena evolución clínica posterior. En el seguimiento, se objetiva un aumento del marcador tumoral (CEA = 30 ng/ml), con un episodio autolimitado de pérdida de conocimiento y alteración del equilibrio, sin cefalea. El CT tóraco-abdómino-pélvico fue normal, y el CT cerebral mostró una lesión ocupante de espacio temporal derecha que sugiere metástasis cerebral. La RNM confirma una metástasis cerebral temporal derecha de 34 x 37 mm. Se extirpa la tumoración temporal derecha con diagnóstico anátomo-patológico de metástasis por adenocarcinoma. Recibe tratamiento radioterápico holocraneal administrando una dosis de 40 Gy, con un fraccionamiento de 200cGy/ sesión 5 veces a la semana.
Nuevamente, en el seguimiento se detecta aumento de CEA (32,4 ng/ml), siendo el CT toráco-abdómino-pélvico normal. La RNM cerebral mostró una recidiva tumoral de 15 x 17 mm en lóbulo temporal derecho profundo (cuerpo-cola del hipocampo), junto al área de resección temporal previa. Se realiza estudio FDG PET-RNM cerebral (procedimientos separados con fusión posterior) que confirma la recidiva tumoral temporal derecha profunda (fig. 1).
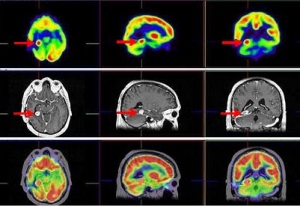
La terapéutica tras el estudio PET-RNM cerebral consistió en radiocirugía, utilizando la Guía de Estereotaxia Brainlab, imágenes de fusión RNM-CT para planificación, fotones de 6 MV con técnica de arcoterapia dinámica conformada con un microcolimador multilámina Brainlab, administrando una dosis máxima de 22 Gy en la lesión temporal derecha, una dosis de 20 Gy al margen de la lesión, 0,8 Gy en las vías ópticas, 7 Gy en troncoencéfalo y 1,4 Gy en quiasma. La RNM cerebral de control mostró cambios postratamiento en la zona más caudal del lóbulo temporal derecho. Al cabo de 3 años, el paciente refiere cefalea aguda, discreta bradipsiquia y alteración de la marcha por hemiparesia izquierda. La RNM informa persistencia tumoral en región mesial posterior temporal derecha con infiltración en región más posterior del lóbulo temporal que afecta y atraviesa el tentorio, con compromiso del lóbulo cerebeloso derecho. Un estudio PET-RNM cerebral confirma la recurrencia tumoral (fig. 2).
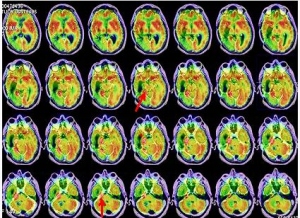
Tras los hallazgos del PET-RNM cerebral actual, se procede a tratamiento radioterápico estereotáxico fraccionado, abarcando las lesiones hipermetabólicas, con fotones de 6 MV con técnica de arcoterapia conformada dinámica con un microcolimador multilámina, a razón de 4,5 Gy/día, 5 días a la semana hasta alcanzar una dosis total de 17 Gy. La RNM de control mostró cambios postratamiento en la zona más profunda del lóbulo temporal derecho, áreas de necrosis y hemorragia interna en el ángulo pontocerebeloso derecho.
A los 3 meses, el paciente refiere persistencia de la cefalea, anestesia de hemifacies derecha, empeoramiento de hemianopsia izquierda y alteración de la marcha por hemiparesia izquierda. La RNM informa disminución de volumen de la lesión metastásica en tentorio y adyacente a vermis cerebeloso. La infiltración tumoral mesial temporal derecha ha disminuido de tamaño y la de ubicación más posterior también ha decrecido, con componente hemorrágico en su interior. Se realiza estudio PET-RNM de reestadificación (figs. 3 y 4).
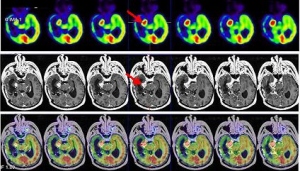
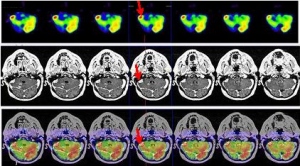
Tras los hallazgos del PET-RNM se procede a tratamiento radioterápico estereotáxico fraccionado, abarcando las lesiones captantes en el estudio PET-RNM, con fotones de 6 MV con técnica de arcoterapia conformada dinámica con un microcolimador multilámina, a razón de 2 Gy/día, 5 días a la semana hasta alcanzar una dosis total de 30 Gy. La RNM de control muestra cambios postratamiento en región mesial posterior del lóbulo temporal derecho, áreas de necrosis y hemorragia interna en vermis cerebeloso derecho. Al cabo de 5 meses, el paciente acude a Urgencias tras seguir tratamiento quimioterápico paliativo, presentando un cuadro de empeoramiento clínico de parálisis de III par óculo-motor derecho con caída del párpado superior y oftalmoplejia completa, parálisis del V par (trigémino) con anestesia de hemifacies derecha e importante alteración de la marcha por hemiparesia izquierda. La RNM informa persistencia tumoral en región mesial temporal derecha y en región posterior profunda, afectación tumoral en protuberancia y vermis cerebeloso. Se realiza estudio PET-RNM de reestadificación (figs. 5 y 6).
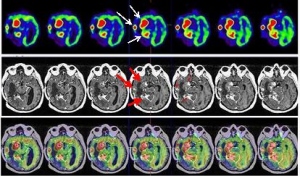

Tras los hallazgos del PET-RNM y debido a la amplia afectación del lóbulo temporal derecho y la infiltración en protuberancia y en vermis cerebeloso, no estaba indicado un nuevo tratamiento con radioterapia estereotáxicoa fraccionada. Se decide un tratamiento paliativo con drogas que atraviesen la barrera hematoencefálica, tipo temozolamida. Finalmente, el paciente fallece 14 años después del diagnóstico de carcinoma sigmoideo.
Discusión
Está aprobada por la Agencia de Evaluación de Tecnologías Santitarias (AETS) del Ministerio de Sanidad de España la utilización del PET-FDG cerebral en el diagnóstico diferencial entre cambios postratamiento ó radionecrosis y recidiva tumoral en tumores del SNC tratados, cuando las técnicas radiológicas no son concluyentes. Si bien el caso clínico que presentamos no se trata de un tumor cerebral primario sino una metástasis cerebral recidivante única y posteriormente múltiple de origen intestinal, en esta oportunidad las imágenes de fusión PET-RNM fueron útiles en el seguimiento.
El tratamiento clásico de los pacientes con metástasis cerebrales múltiples ha sido la radioterapia externa, consiguiendo de este modo supervivencias medias de 3 a 6 meses. En pacientes con metástasis cerebral única, la combinación de cirugía y radioterapia postoperatoria ha obtenido mayor control local y reducción de recaída intracerebral(5).
Con el desarrollo de las técnicas de radiocirugía y de radioterapia estereotáctica fraccionada, ésta se ha convertido en un arma fundamental dentro de la estrategia de tratamiento de pacientes con un número limitado de metástasis cerebrales (hasta 3 ó 4). Existen varios trabajos randomizados que demuestran mejoría en el control local de las metástasis con la adición de la radiocirugía, así como un aumento de la supervivencia en pacientes con metástasis única y una mejoría de la calidad de vida con aumento del Indice de Karnofsky (IK) y disminución del uso de corticoides en pacientes con más de una metástasis o con mal estado general (IK< 70%)(6, 7).
En los últimos años se ha planteado el tratamiento de pacientes con metástasis cerebrales con radiocirugía o radioterapia estereotáctica fraccionada sin asociar radioterapia holocraneal, debido a los efectos de ésta sobre las funciones cognitivas. Algunos trabajos randomizados ya han demostrado que no existe diferencia significativa en la supervivencia ni en la calidad de vida, aunque sí un detrimento en el control local que obliga a un seguimiento exhaustivo de los pacientes para detectar posible aparición de nuevas metástasis cerebrales(8-10).
En el caso que nos ocupa, se trata de un paciente que presenta una metástasis cerebral única resecada recibiendo posteriormente radioterapia holocraneal pero que no obstante progresa localmente, por lo que se plantea el rescate con radiocirugía o RT esterotáctica fraccionada. Esta situación se presenta cada vez con más frecuencia en la práctica diaria como consecuencia de la mayor supervivencia conseguida por los nuevos tratamientos oncológicos.
La re-irradiación cerebral puede ser útil para mejorar los síntomas y la supervivencia, pero también puede tener efectos tóxicos, por lo que su indicación debe ser meditada y aplicada a pacientes seleccionados(11). La mayoría de trabajos que revisan este tema son retrospectivos y con escaso número de pacientes. En general, las conclusiones a las que llegan es que los pacientes que se sometan a reirradiación cerebral deben tener un buen índice de Karnofsky (IK), ausencia de síntomas neurológicos incapacitantes o síntomas de hipertensión endocraneal, de 1 a 4 metástasis, tumor primario controlado o estabilizado e irradiación previa llevada a cabo entre 4 y 6 meses antes(12,13).
En general, la supervivencia media reportada en la literatura en casos de reirradiación cerebral es de 10 meses. Algunos de los factores que influyen en el aumento de supervivencia de estos pacientes son el IK, la edad menor de 60 años, enfermedad sistémica controlada, bajo número de metástasis y el intervalo entre la RT holocraneal y la re-irradiación. En nuestro caso, la supervivencia alcanzada desde la primera re-irradiación se ubica próxima a los cinco años. A esta prolongada supervivencia podría contribuir el tratarse de un paciente joven con enfermedad sistémica controlada y con un intervalo desde la RT holocraneal a la primera radiocirugía de sólo 5 meses, pero con un gran periodo libre de enfermedad cerebral desde la radiocirugía a la segunda recaída (39 meses).
Uno de los problemas de la re-irradiación es la mayor probabilidad de aparición de radionecrosis; en general se ha reportado un incidencia de 6%(14). Se considera que la radionecrosis aparece con dosis biológicamente efectivas (BED) mayores de 200 Gy2 (α/β= 2)(15). En este paciente, la BED acumulada supera ampliamente la recomendada en la literatura, alcanzando los 404 Gy2, aunque la mayor contribución a ésta fue debida al tratamiento de radiocirugía (220 Gy2).
Aunque no es el método de elección para el diagnóstico de metástasis cerebrales, el PET puede ser útil en el seguimiento y junto con la RNM es ampliamente utilizado para la distinción entre radionecrosis y recidiva tumoral. Sin embargo, algunos estudios sugieren que la capacidad tanto de la RNM convencional como del PET-FDG para diferenciar recidiva tumoral de radionecrosis es limitado, con un alto porcentaje de falsos positivos y negativos. El PET-FDG tiene una sensibilidad del 81-86% y una especificidad entre el 40% y el 94%(16), que mejora con la fusión de imágenes PET-RNM. Otros autores muestran datos de sensibilidad, especificidad y exactitud diagnóstica del 75%, 93.9% y 91.2% respectivamente para el PET-FDG y del 100%, 65.3% y 70.2% para la RNM(17). Con el objetivo de mejorar estos resultados se ha investigado la utilización de otros isótopos como la 11C-Colina que muestra una sensibilidad de 92% y una especificidad del 87.5%(18),así como el estudio del volumen sanguíneo relativo cerebral (rCBV) en secuencias de perfusión de RNM(19) o el estudio de la relación entre el diámetro de las lesiones en secuencias potenciadas en T1 y T2 o Flair(20).
En nuestro caso, la utilización de PET-RNM fue útil en demostrar la presencia de persistencia tumoral y fue determinante para decidir la estrategia terapéutica a seguir.
Referencias
- Cante D, Girelli G, La Porta MR, et al. Late brain metastases from colorectal cancer. A case report and review of the literature. Tumori 20015;91:280-2.
- Andrea G, Isidori A, Caroli E, et al. Single cerebral metastasis from colorectal adenocarcinoma. Neurosurg Rev 2004;27:55-7.
- Metástasis cerebral de adenocarcinoma colónico. Rev Esp Dig 2009;101:221-2.
- Ruiz-Hernandez G, Burzaco JA, Montz R, et al. PET-RNM en paciente con hidrocefalia y metástasis tratadas con radiocirugía. Oncología 2002;25:54-8.
- Patchell RA, Tibbs PA, Regine WF, et al. Postoperative radiotherapy in the treatment of single metastases to the brain. A randomized trial. JAMA 1998;280:1485-9.
- Kondziolka D, Patel A, Lundsford LD, et al. Stereotactic radiosurgery plus whole brain radiotherapy versus radiotherapy alone for patients with multiple brain metastases. Int J Radiat Oncol Biol Phys 1999;45:427-34.
- Andrews DW, Scott CB, Sperduto PW, et al. Whole brain radiation therapy with or without stereotactic radiosurgery boost for patients with one to three brain metastases: phase III results of the RTOG 9508 randomised trial. Lancet 2004;363:1665-72.
- Aoyama H, Shirato H, Tago M, et al. Stereotactic radiosurgery plus whole brain radiation therapy vs stereotactic radiosurgery alone for treatment of brain metastases. A randomized controlled trial. JAMA 2006;295:2483-91.
- Gang EL, Wefel JS, Hess KR, et al. Neurocognition in patients with brain metastases treated with radiosurgery o radiosurgery plus whole brain irradiation: a randomized controlled trial. Lancet Oncol 2009;10:1037-44.
- Kocher M, Soffietti R, Abacioglu U, et al. Adjuvant whole brain radiotherapy following versus observation after radiosurgery or surgical resection of 1-3 cerebral metastases: Results of the EORTC 22952-26002 study. J Clin Oncol 2011;29:134-41.
- Metha MP, Tsao MN, Whelan TJ, et al. The American Society for Therapeutic Radiology and Oncology ( ASTRO) evidence-based review of the role of radiosurgery for brain metastases. Int J Radiat Oncol Biol Phys 2005;63:37-46.
- Maranzano E, Trippa F, Pacchiarini D, er al. Re-irradiation of brain metastases and metastatic spinal cord compression: clinical practice suggestions. Tumori 2005;91:325-30.
- Bahl A, Kumar M, Sharma D, et al. Reirradiation for progressive brain metastases. J Cancer Res Ther 2009;5:161-4.
- Chao S, Barnett GH, Vogelbaum MA, et al. Salvage stereotactic radiosurgery effectively treats recurrences from whole brain radiation therapy. Cancer 2008;113:2198-204.
- Mayer R, Sminia P. Reirradiation tolerance of the human brain. Int J Radiat Oncol Biol Phys 2008;70:1350-60.
- Chen W. Clinical applications of PET in brain tumors. J Nucl Med 2007;48:1468-81.
- Belohlávek O, Simonova G, Kantorova I, et al. Brain metastases alter stereotactic radiosurgery using Leksell gamma Knife: can FDG PET help to differentiate radionecrosis from tumor progression? Eur J Nucl Med 2003;30:96-100.
- Tan H, Chen L, Guan Y, et al. Comparison of MRI, F-18 FDG and 11C-choline PET/CT for their potentials in differentiating brain tumor recurrence from brain tumor necrosis following radiotherapy. Clin Nucl Med 2011;36:978-81.
- Bobek-Billewicz B, Stasik-Pres G, Majchrzak H, et al. Differentiation between brain tumor and radiation injury using perfusion, diffusion-weighted imaging and MR spectroscopy. Folia Neuropathol 2010;48:81-92.
- Kano H, Kondziolka D, Lobato-Polo J, et al. T1/T2 matching to differentiate tumor growth from radiation effects after stereotactic radiosurgery. Neurosugery 2010;66:486-92.
