Utilidad del cintigrama ventilación/perfusión en estenosis de venas pulmonares post transplante pulmonar
Domingo Bayohan Durán Rodríguez, Rossana Pruzzo, Horacio Amaral, C Sepúlveda, J Melo.
Resumen
La estenosis de venas pulmonares es una condición relativamente rara, con alta tasa de mortalidad y que generalmente necesita terapias a repetición. Ha sido asociada a procesos mediastinicos como neoplasias o mediastinitis fibrosa, también por ablaciones con radiofrecuencia; en este caso presentamos un paciente con monotrasplante pulmonar por enfermedad pulmonar intersticial difusa, con disnea progresiva postquirúrgica y la utilidad del cintigrama pulmonar ventilación perfusión en esta patología.
Abstract
Pulmonary vein stenosis is a relatively rare condition, with high mortality rate and generally needs repeated procedures. It has been associated with mediastinal processes such as neoplasm or fibrosing mediastinitis, also for radiofrequency ablations procedures. We report a patient with pulmonary transplant due to interstitial lung disease with post-chirurgic progressive dyspnea and the usefulness of lung scintigraphy with ventilation perfusion scan.
Introducción
La estenosis de venas pulmonares es una causa poco frecuente de disminución de la perfusión pulmonar. Se presenta con manifestaciones respiratorias como disnea, toracodinia, hemoptisis y tos y en formas graves puede provocar infartos pulmonares, enfermedad veno-oclusiva pulmonar e hipertensión pulmonar(1).
El tratamiento propuesto por diferentes autores es la angioplastia con implantación o no de stent, técnica no exenta de complicaciones y con una elevada incidencia de recurrencia. En situaciones graves o de estenosis de larga evolución este procedimiento no parece ser una opción válida, tanto por la necesidad de anticoagulación como por la incierta viabilidad del parénquima con daño estructural secundario a obstrucción venosa pulmonar sin drenaje colateral suficiente(2).
Las imágenes pulmonares de V/Q con radionúclidos es un examen no invasivo, que permite evaluar y cuantificar tanto la perfusión como la ventilación difusa y/o regional (3). Se presenta un caso clínico inusual donde la cintigrafía V/Q ayudó a evaluar el compromiso de la perfusión pulmonar del órgano trasplantado. Existen muy pocos casos descritos en la literatura.
Caso clínico
Paciente de sexo masculino, de 47 años de edad, con antecedentes de cuadros de dificultad respiratoria, cansancio y resfríos de 3 años de evolución. Fumador crónico de 1 paquete de cigarrillos al día durante 20 años, suspendido en los últimos tres años. En 2011 se diagnostica una enfermedad pulmonar intersticia histológicamente tipo UIP (neumonía intersticial usual), una de las formas idiopáticas clásicas de la enfermedad pulmonar intersticial. En el mismo año el paciente es sometido a un trasplante pulmonar izquierdo, con posterior deterioro de su capacidad funcional. Se estudia con angioTAC que evidencia estenosis de venas pulmonares de pulmón trasplantado. Se practica un cateterismo donde se objetiva la estenosis de venas pulmonares y se instala un stent sin incidentes.
En enero del 2013, el paciente consulta por disnea progresiva y estenosis severa de vena pulmonar izquierda realizándose instalación de nueva prótesis. Posterior al procedimiento hay mejoría parcial por 2 semanas, pero persiste la disnea de esfuerzo. Se descarta TEP (tromboembolismo pulmonar) con angioTAC. Una coronariografía demuestra una lesión severa de arteria descendente anterior (DA) media realizándose PTCA con stent no medicado.
El paciente regresa en octubre del 2013 con deterioro de su capacidad funcional de 6 meses de evolución, asociada a estenosis de venas pulmonares. Se realiza ampliación quirúrgica de venas pulmonares, con evolución postquirúrgica tórpida y ventilación mecánica prolongada.
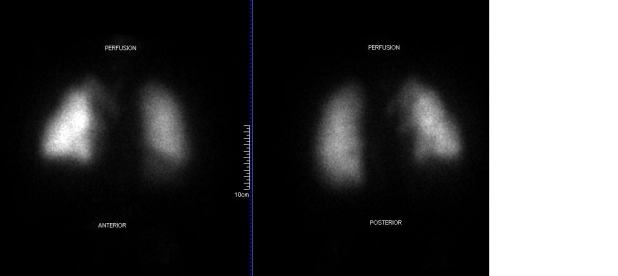
En el post-operatorio se realiza un cintigrama de pulmón V/Q en junio de 2013 (Figuras 1 y 2), observándose una disminución global de la perfusión pulmonar izquierda, con ventilación conservada. En la Tabla 1 se aprecian los valores porcentuales de V/Q de ambos pulmones.
Destaca la recuperación de la ventilación por el pulmón izquierdo trasplantado que aporta los ¾ de la ventilación. Sin embargo, la perfusión pulmonar izquierda se mantiene significativamente baja, en aproximadamente un 30% inferior respecto a la ventilación del pulmón trasplantado.
Discusión
La principal indicación clínica del cintigrama V/Q es el tromboembolismo pulmonar. El diagnóstico se basa en una alteración discordante de la ventilación/perfusión. Sin embargo, un defecto de la perfusión puede ocurrir en otras patologías no embólicas. Otras causas de disminución en la perfusión pulmonar con ventilación presente son: agenesia y estenosis de arteria pulmonar, fibrosis mediastínica, tumor y ablación por radiofrecuencia en fibrilación auricular entre otras. La fisiopatología de los hallazgos descritos se debe a una congestión pulmonar retrograda, lo que aumenta la presión de perfusión capilar, con posterior compromiso del flujo arterial pulmonar(4). La cuantificación de la perfusión pulmonar por estenosis de venas pulmonares puede ser útil antes de una intervención quirúrgica y es un buen método de seguimiento(5).
Tabla n° 1: Perfusión y Ventilación pulmonar diferencial.
| PULMON DERECHO | PULMON IZQUIERDO | |
| PERFUSION PULMONAR % | 56,2 | 43,8 |
| VENTILACION PULMONAR % | 25,8 | 74,2 |
Referencias
- Guzzi M, Bouza G, Rodriguez R. Estenosis de venas pulmonares post ablación por radiofrecuencia. Medicina (B. Aires) 2011; 71:3.
- Aguilar-Cabello M, Martin Bermudez R, Jimenez J. Hemoptisis amenazante y estenosis de venas pulmonares tras ablación por fibrilación auricular. Medicina Intensiva 2012; 36:1.
- Mettler F. Guiberteau M. Essentials of nuclear medicine imaging 5th edition, chapter 7.
- Nguyen Bad D. AJR Teaching File: Dyspnea following surgical repair of partial anomalous venous return. AJR 2007; 189:S26-S28.
- Latson LA, Prieto LR. Congenital and acquired pulmonary vein stenosis. Circulation 2007;115:103-8.