Gammagrafía con 99mTc-sestamibi en hiperparatiroidismo con diagnóstico histológico de carcinoma de paratiroides
Olatz Salsidua-Arroyo1, Ana Jiménez-Ballvé1, Luis Lapeña Gutiérrez1, Cristina Riola-Parada1, Santiago Ochagavia Cámara1, José L Carreras-Delgado1.1 - Servicio de Medicina Nuclear, Hospital Clínico San Carlos. Madrid, España..
Introducción
El carcinoma de paratiroides (CP) es una neoplasia endocrina muy poco frecuente, reportada por primera vez por De Quervain en 1909(1). Posteriormente, fue Armstrong en 1938 quien describió su asociación con la hipercalcemia severa(2). Este tumor representa menos del 1% de todos los hiperparatiroidismos primarios (HPP) y se caracteriza por presentar niveles plasmáticosde calcio muy elevados (3-4 mg/dl por encima del límite superior de normalidad) y cifras de hormona paratiroidea (PTH) hasta cinco veces por encima del valor normal. Suele presentarse en la quinta década de la vida, sin predominio de género. Su etiología no es bien conocida, existiendo formas esporádicas y familiares como la neoplasia endócrina múltiple tipo I (MEN-1), el síndrome de hiperparatiroidismo hereditario y el tumor de mandíbula(3). La presentación clínica típica es aquella secundaria a una hipercalcemia severa: debilidad (88%), poliuria y/o polidipsia (22-38%), artromialgias (27%), pérdida de peso (17%) y con frecuencia variable, anorexia, náuseas, vómitos, estreñimiento y dolores óseos. Los órganos más afectados son el riñón (nefrolitiasis en un 32-70%, insuficiencia renal hasta en un 84%) y el hueso, con manifestaciones óseas en un 41-91%. Más del 95% de los pacientes presentan síntomas al momento del diagnóstico, si bien hasta un 2-7% cursan de forma asintomática, siendo estos muy difícil de diferenciar del HPP de causa benigna(4). El diagnóstico definitivo solo es posible mediante el análisis histopatológico de la glándula paratiroides resecada, ya que la punción de aspiración con aguja fina y la biopsia no se recomiendan por el riesgo de diseminación del tumor(3,4).
Caso Clínico
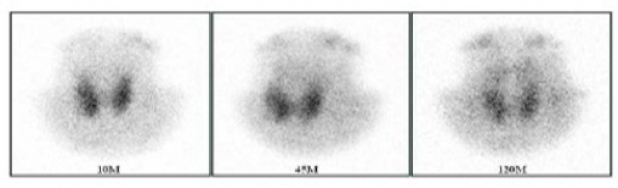
Se trata de una mujer de 69 años remitida al Servicio de Medicina Nuclear para estudio de hiperparatiroidismo primario. A la exploración física no mostraba hallazgos de interés, salvo un bocio multinodular. Presentaba valores plasmáticos de calcio de 12,9 mg/dl (normal 8,5-10,5), paratohormona intacta de 785 pg/ml (normal 15-65), fósforo de 1,8 mg/dl (normal 2,5-4,5) y hormonas tiroideas dentro de la normalidad dosificadas mediante radioinmunoanálisis. Realizamos un estudio gammagráfico de paratiroides con 99mTc-sestamibi (370 MBq), adquiriéndose imágenes planares con colimador pinhole secuenciales a los 10, 45 y 120 minutos luego de la inyección del radiotrazador, seguidas de SPECT-TC de cuello y tórax a los 60 minutos. Se observó una captación extensa y de elevada intensidad, de morfología nodular, a nivel del polo superior del lóbulo tiroideo izquierdo, confirmando el SPECT-TC su localización en región paratraqueal izquierda, de ubicación posterior a la glándula tiroides. Se completó el estudio con una gammagrafía tiroidea con 99mTc-pertecnetato (370 MBq), donde se comprobó captación heterogénea en la glándula tiroides no concordante con los hallazgos del estudio con 99mTc-sestamibi, descartándose así posibles falsos positivos secundarios a su patología tiroidea conocida (fig.1).

Los hallazgos descritos fueron compatibles con tejido paratiroideo hiperfuncionante, en probable relación con adenoma. Una ecografía cervical objetivó un nódulo sólido bien definido de 2,5 cm de diámetro mayor, adyacente al margen superior del lóbulo tiroideo izquierdo, ampliamente vascularizado e hipoecogénico, compatible con adenoma de paratiroides, sin evidenciarse adenopatías láterocervicales de tamaño significativo.
Ante el diagnóstico presuntivo de adenoma paratiroideo, se realizó paratiroidectomía superior izquierda con cifras de PTH de 842 pg/ml basal, 496 pg/ml manipulatoria y 119 pg/ml a los 10 minutos post-resección, o sea un descenso del 85% respecto al valor máximo (considerándose exéresis completa un descenso 50% según criterio de Miami). En el estudio histopatológico del nódulo extirpado se evidenció un crecimiento neoplásico fundamentalmente sólido, limitado por una cápsula conectiva infiltrada, con numerosas imágenes de invasión vascular, grupos y masas de células con escasa atipía y alguna mitosis ocasional, con márgenes libres, lo que llevó al diagnóstico de carcinoma de paratiroides. Al mes de la intervención, una ecografía cervical de control mostró una pequeña formación pseudonodular en el lecho quirúrgico, que se interpretó como probablemente relacionada a cambios postquirúrgicos, aunque sin descartar una recidiva tumoral. Por este motivo se realizó un segundo estudio gammagráfico con 99mTc-sestamibi, donde no se visualizaron áreas de captación patológica (fig. 2). Durante el seguimiento, no se objetivaron alteraciones en las cifras de PTH ni de calcemia.
Discusión
La captación de 99mTc-sestamibi por la glándula paratiroidea hiperfuncionante se ha relacionado con el volumen o tamaño de la lesión, los niveles de calcio sérico, el contenido de células oxifílicas, el contenido mitocondrial celular, el flujo sanguíneo o la permeabilidad capilar, la expresión de glicoproteína-P y los niveles de fósforo(5). Si bien el mecanismo exacto no se encuentra totalmente dilucidado, se cree que está relacionado con la carga mitocondrial de la célula y una combinación de flujo sanguíneo aumentado y el estatus metabólico celular elevado(6).
Se encuentran escasas referencias en la literatura sobre el valor que puede tener la imagen gammagráfica preoperatoria con 99mTc-sestamibi para diferenciar entre lesiones paratiroideas malignas y benignas en pacientes con HPP. Cheon et al.(5) analizaron una serie de 102 lesiones paratiroideas y refirieron una combinación de criterios clínicos, analíticos y gammagráficos para diagnóstico de lesiones malignas, con valores de sensibilidad del 100%, especificidad del 83%, VPP del 33%, VPN del 100% y precisión del 84%. Los hallazgos que utilizaron como criterios gammagráficos sugestivos de malignidad fueron: el tamaño del depósito patológico, mayor de la mitad del lóbulo tiroideo correspondiente; la intensidad de captación, tomando como referencia la visualizada sobre el tejido tiroideo y la glándula submandibular; el patrón de captación heterogénea; y el contorno del mismo, con bordes irregulares. Además, valoraron el grado de lavado por comparación entre la imagen precoz (15 min) y tardía (3 hs), con mayor retención en los nódulos malignos. No obstante, aunque estos resultados podrían ayudar a una mejor aproximación diagnóstica preoperatoria en los casos de HPP, continúa siendo el estudio anatomopatológico el único que determina el diagnóstico definitivo. Fueron Schantz y Castleman en 1973(7) quienes definieron los criterios diagnósticos histológicos de malignidad: patrón trabecular, figuras mitóticas, bandas fibrosas gruesas e invasión vascular y sanguínea. Posteriormente, en 1993 Bodenson redefinió dichos criterios en: crecimiento invasor, macronucleolos y actividad mitótica(8). No obstante, ninguno de estos criterios resulta patognomónico de CP y todos se han encontrado de forma ocasional en adenomas de paratiroides. Por ello, cuantos más criterios histológicos reúna la pieza quirúrgica, mayor probabilidad de que el diagnóstico de malignidad sea certero(4).
El tratamiento del CP debe contemplar la extirpación del tumor primario y sus posibles recurrencias o metástasis. El tratamiento quirúrgico es la única opción curativa, siendo fundamental el control de la hipercalcemia, puesto que es la principal causa de morbimortalidad. La cirugía debe incluir la resección completa en bloque de la lesión junto con el itsmo y el lóbulo tiroideo ipsilateral, extirpando el tejido contiguo adherido al tumor, con esqueletización de la tráquea y extirpación de los ganglios linfáticos paratraqueales, traqueoesofágicos y mediastínicos superiores. No obstante, hasta en un 60% de los casos la cirugía es parcial, como ocurrió en el caso que presentamos, debido a que un elevado porcentaje de CP no son sospechados inicialmente(9). Cuando el diagnóstico de CP se obtiene a posteriori por el análisis de la pieza quirúrgica, si éste no muestra un comportamiento agresivo (invasión capsular o vascular extensa), la resección tumoral simple puede ser curativa. No sería necesaria la reintervención siempre que durante el seguimiento los niveles de calcio y PTH permanezcan dentro del rango de normalidad4. Tras la cirugía, los niveles de calcio y PTH se deben monitorizar periódicamente, sospechando persistencia de enfermedad o recurrencia cuando dichos niveles permanezcan elevados o vuelvan a estarlo tras haber descendido. En estos casos, está demostrada la utilidad del estudio gammagráfico con 99mTc-sestambibi para la localización de la recurrencia e identificación de posibles metástasis regionales o a distancia. La sensibilidad descrita de las distintas técnicas para diagnóstico de recidiva son de un 69% para la ecografía, 67% para la TC, 93% para la RM, 79% para la gammagrafía con 99mTc-sestamibi y 83% para la cateterización venosa selectiva. En aquellos casos en los que estas técnicas resultasen negativas o equívocas, la PET con 18F-FDG podría estar indicada(10).
Referencias
- De Quervain VF. Parastruma maligna aberranta. Deut Zschr Chir 1909;100:334-52.
- Armstrong HG. Primary carcinoma of the parathyroid with report of a case. Bull Acad M Toronto 1938;11:105-10.
- Herrera AA, Aranda P, Díaz JA. Cáncer de paratiroides: revisión de literatura. REEMO 2007; 16:124-9.
- Sillero Sánchez A, Atienza Iglesias MA. Manejo diagnóstico-terapéutico del carcinoma de paratiroides. An Med Interna 2002;19:644-8.
- Cheon M, Choi JY, Lee JY, et al. Differential findings of Tc-99m dual-phase parathyroid scintigraphy between bening and malignant parathyroid. lesions in patients with primary hyperparathyroidism. Nucl Med Mol Imaging 2011;45:276-84.
- Arbad AS, Koizumi K, Toyama K, Araki T. Uptake of technetium-99m-tetrofosmin,technetium-99m-MIBI and thallium-201 in tumor cell lines. J Nucl Med 1996;37:1551-6.
- Schantz A, Castelman B. Parathyroid carcinoma. A study of 70 cases. Cancer 1973;31:600-5.
- Bondeson L, Sandelin K, Grimelius L. Histological variables and DNA cytometry in parathyroid carcinoma. Am J Surg Pathol 1993;17:820-9.
- Hundahl SA, Fleming ID, Fremgen AM, Menck HR. Two hundred eighty-six cases of parathyroid carcinoma treated in U.S. between 1985-1995: a national cancer data base report. Cancer 1999;86:538-44.
- Kebebew E, Arici C, Duh QY, Clark OH. Localization and reoperation results for persistant and recurrent parathyroid carcinoma. Arch Surg 2001;136:878-85.
